Лечение пульпита
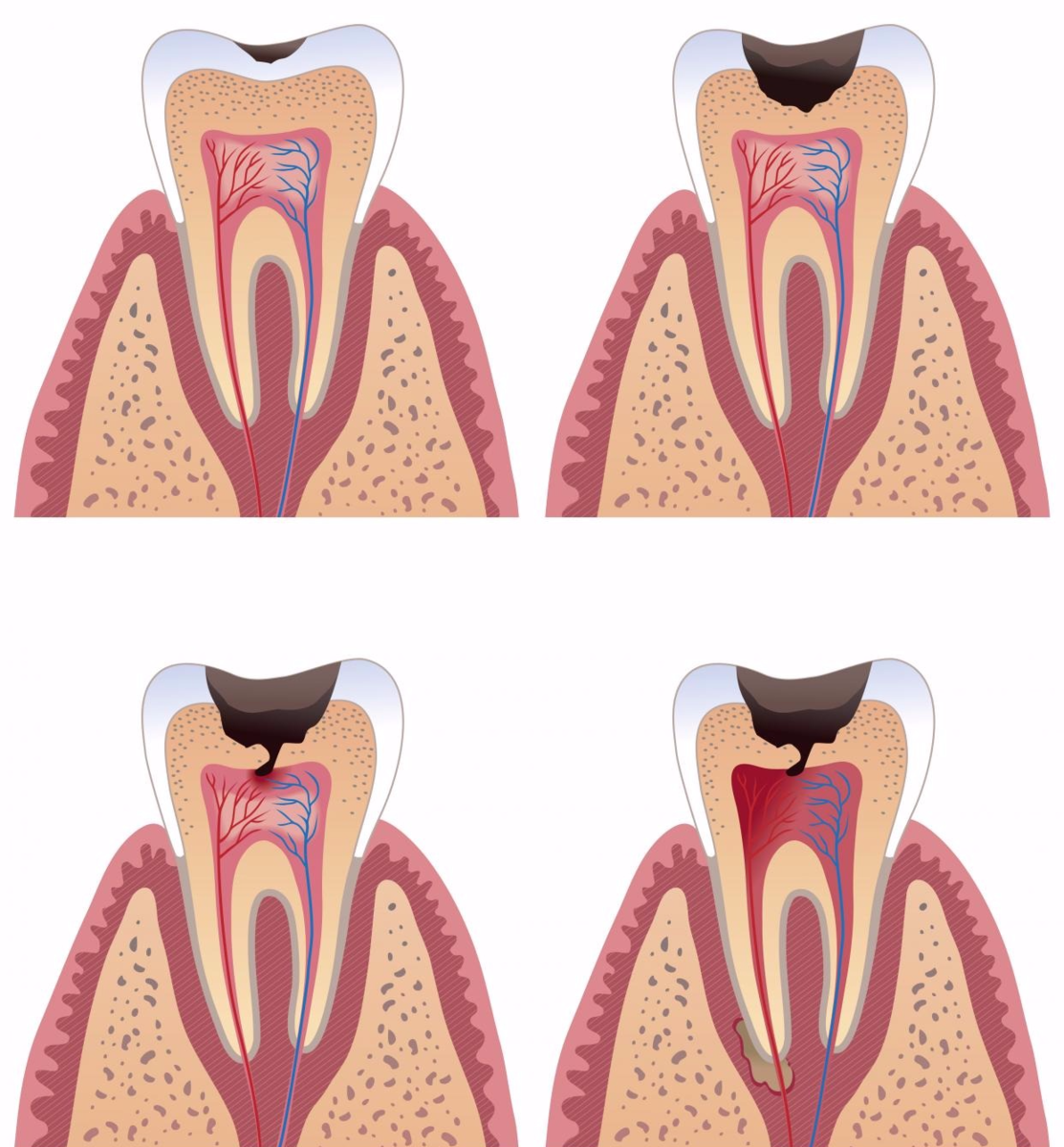 Пульпит — воспалительный процесс, поражающий пульпу зуба. Особая соединительная ткань содержит большое количество нервных окончаний и капилляров, заполняет коронку и корневые каналы, участвует в дентинообразовании и питании дентальных структур. На долю пульпитов приходится около 30–35 % от общего числа стоматологических заболеваний. При отсутствии лечения процесс прогрессирует или переходит в хроническую форму. Возможна утрата пораженного зуба.
Пульпит — воспалительный процесс, поражающий пульпу зуба. Особая соединительная ткань содержит большое количество нервных окончаний и капилляров, заполняет коронку и корневые каналы, участвует в дентинообразовании и питании дентальных структур. На долю пульпитов приходится около 30–35 % от общего числа стоматологических заболеваний. При отсутствии лечения процесс прогрессирует или переходит в хроническую форму. Возможна утрата пораженного зуба.
Причины
Пульпиты возникают под действием различных по характеру, длительности и интенсивности воздействия раздражителей.
Выделяются 4 основные причины заболевания:
- Инфекция. В большинстве случаев инфекционным агентом служат стафилококки и стрептококки, однако нельзя исключить влияние других типов патогенной флоры. Наиболее часто входными воротами является нелеченный глубокий кариес, однако проникновение возбудителя возможно из очагов хронической инфекции.
- Травма. Воспаление пульпы развивается при острой или хронической травматизации зуба. В первом случае речь идет о переломе коронки или шейки, во втором — о нарушении окклюзии или постоянной перегрузке дентального аппарата.
- Ятрогения. Причиной болезни является медицинское вмешательство. Подобное возможно при случайном вскрытии пульпарной камеры стоматологом во время лечения кариеса, при перегревании зуба или при выполнении стоматологических операций.
- Идиопатические факторы. Выяснить этиологию пульпита не представляется возможным. Принято считать, что подобные формы вызваны нарушением обмена веществ, сосудистыми факторами.
Как проявляются различные формы пульпита?
Различают 3 основные формы воспаления дентальной пульпы, каждая из которых имеет особенности клинического течения.
Острый пульпит
При остром воспалении в пульпе нарушаются окислительно-восстановительные процессы, увеличивается внутреннее осмотическое давление, сосуды расширяются, увеличивается их проницаемость. Внутренние ткани зуба, содержащие нервные волокна, сдавливаются и подвергаются кислородному голоданию, что приводит к патологическим изменениям на тканевом и клеточном уровне.
Основным симптомом острого пульпита является боль. Она возникает под влиянием провоцирующего фактора или спонтанно, резко усиливается в ночное время, не исчезает после устранения раздражителя. Чаще отмечается приступообразное течение со светлыми промежутками. Последние тем короче, чем больший объем пульпы вовлечен в патологический процесс. Ощущения достаточно интенсивные. Они влияют на качество жизни пациента, нарушают ночной сон, снижают работоспособность.
Боль при острых формах болезни носит диффузный, разлитой характер. Нередко человек не может точно определить локализацию очага. При переходе воспаления на периодонт возникает чувство «выросшего зуба», болезненность при постукивании по нему и при надкусывании. Исходом пульпита является переход в хроническую форму, формирование гнойного резервуара или некроз пульпы, после которого болевые ощущения прекращаются.
Острый гнойный пульпит
Гнойный пульпит — один из вариантов исхода острого заболевания. При этом воспаление переходит в серозную стадию, экссудат приобретает гнойный характер, накапливается, образуя абсцесс, а позднее и эмпиему пульпы. Последняя представляет собой разлитое гнойное воспаление.
Наличие гнойного процесса сопровождается резким усилением болезненности. При этом светлые промежутки практически отсутствуют. Ощущения на время становятся менее интенсивными, однако полностью не проходят. Во многих случаях отмечается иррадиация по ветвям тройничного нерва в других зубы, висок, лоб, ухо. Холод несколько ослабляет болевой синдром.
Возможно выделение гноя в полость рта с появлением несвежего дыхания и соответствующего привкуса. Наличие абсцесса сопровождается пальпируемым образованием на десне, а иногда и развитием синдрома общей интоксикации с повышением температуры тела, недомоганием, головной болью, слабостью.
Хронический пульпит
Хронические разновидности пульпита возникают как исход острого заболевания или самостоятельно. При этом в пульпе присутствует вялотекущий воспалительный процесс, который может существовать длительно, на протяжении нескольких лет. Течение волнообразное, с периодами обострения и ремиссии. Различают следующие его формы:
- Фиброзная. Основная жалоба пациента — постоянное чувство тяжести в пораженной области. Болевые приступы возникают под влиянием раздражителя (тепло, попадание в открытую полость частиц пищи, «отсасывание» из зуба), имеют среднюю интенсивность и быстро проходят.
- Гипертрофическая. На фоне хронического воспаления пульпа разрастается и заполняет собой всю кариозную полость. Болевые ощущения и кровоточивость возникают при контакте зуба с зубной щеткой, твердой пищей, физическими предметами (зубочистка). Эти явления вскоре проходят самостоятельно или в результате приема обезболивающих средств.
- Гангренозная. Пульпа в результате воспалительного процесса отмирает. Эта форма заболевания сопровождается незначительной болезненностью только при контакте с термическими раздражителями. Присутствует постоянное чувство распирания зуба.
Что вызывает обострение пульпита?
Обострение пульпита происходит под действием провоцирующих факторов: термических, химических, физических. Кроме того, проблема возникает при переохлаждении и снижении уровня иммунной защиты организма. В условиях иммунодефицита условно-патогенная флора начинает активно размножаться, что приводит к активизации воспаления.
Методы диагностики
Диагноз ставится на основании жалоб пациента и результатов стоматологического осмотра. Как правило, на пораженном зубе присутствует глубокая кариозная полость. Ее зондирование сопровождается резкой болезненностью на участках, где пульпа максимально близко прилегает к поверхности. Поколачивание по пораженным зонам обычно безболезненно. Для определения формы болезни и распространенности используется оценка электрической возбудимости нервно-сосудистого пучка и визуализирующие методы диагностики: рентгенография, КТ.
Возможные осложнения
Основным осложнением острых пульпитов считается их переход в хроническую или гнойную форму. Кроме того, возможно распространение инфекции на окружающие ткани с возникновением периодонтита — воспаления комплекса тканей, удерживающих зуб в лунке. В условиях иммунодефицита и отсутствия лечения процесс может пойти дальше, затрагивая пародонт и костную ткань. В последнем случае возникает остеомиелит, имеющий выраженную клиническую картину и требующий хирургического вмешательства.
Методы лечения
Лечение пульпита производится биологическим или хирургическим методом. В первом случае пульпа сохраняется, во втором подлежит резекции или экстирпации. Это то, что в среде пациентов принято называть удалением нерва.
- Биологический подход. Пульпарную камеру вскрывают, очищают и высушивают, после чего на ее дно накладывают пасту с антибиотиками, противовоспалительными средствами, ферментами и глюкокортикоидами. На несколько дней устанавливают временную пломбу, после чего удаляют ее и производят оценку состояния пульпы. Если воспаление удалось купировать, ставится постоянная пломба.
Применение биологической методики обосновано на начальных стадиях воспаления (менее 3 суток), у детей и подростков, а также у пациентов младше 30 лет без хронических заболеваний. Важным условием является расположение кариозной полости в пределах дентальной коронки. Этот способ лечения является предпочтительным, так как позволяет сохранить механизмы снабжения зуба питательными веществами и минералами, что предотвращает его ускоренное разрушение.
- Хирургический подход. Подразумевает частичное или полное удаление пульпы с последующим пломбированием зуба. Используется в случаях, когда купировать воспаление с помощью биологического подхода невозможно (большой срок заболевания, обширная зона воспаления, наличие структурных изменений пульпы). При этом пульпарную полость вскрывают, пораженные ткани извлекают под местной анестезией или после предварительной девитализации, производят очистку и высушивание внутренней части зуба, после чего устанавливают пломбу.
Резекция пульпы на уровне коронки позволяет частично сохранить кровоснабжение зуба, экстирпация (полное удаление) исключает такую возможность. При этом дентальные единицы, подвергшиеся такой процедуре, в будущем подвержены ускоренному разрушению и требуют пристального внимания стоматолога. Однако в итоге их срок жизни оказывается значительно выше, чем при отсутствии необходимой терапии.
Профилактика
Профилактика пульпита заключается в устранении модифицируемых факторов риска: регулярной гигиене полости рта, профилактических визитах к стоматологу 1–2 раза в год, соблюдении техники безопасности при занятиях опасными видами спорта и прочее. Возникающие очаги кариеса должны быть устранены как можно раньше, до момента, когда разрушения достигнут пульпарной камеры.
Стоматологическая клиника «АльфаМед» в Санкт-Петербурге предлагает вам получить бесплатную консультацию врача-стоматолога и пройти лечение, если это потребуется. В штате центра состоят специалисты с опытом более 5–6 лет, а наиболее сложными случаями занимается доктор со стажем более 20 лет. Многие из наших врачей имеют научные звания и ведут преподавательскую деятельность. Работа с пациентами осуществляется на современном лечебно-диагностическом оборудовании, которое мы регулярно проверяем и обновляем. На все услуги предоставляется гарантия, а их цена находится в разумных пределах.












