Что нужно знать каждому о раке шейки матки?

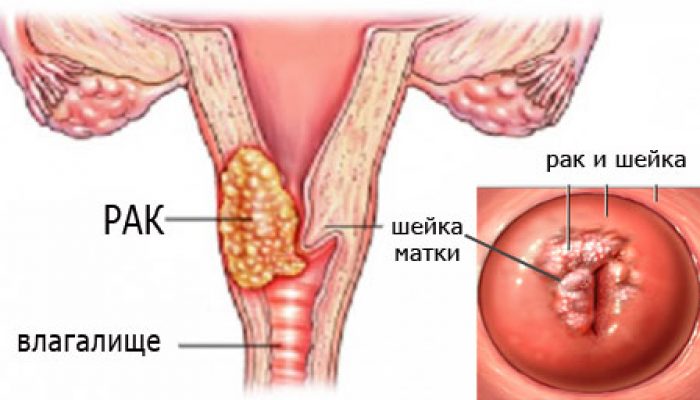 Рак шейки матки – это достаточно распространенное заболевание и повод для особого беспокойства всех акушеров-гинекологов, поскольку этим видом рака страдают преимущественно лица молодого возраста (первый пик заболеваемости приходится на 20-30 лет). Как правило, это молодые женщины, ведущие активный образ жизни и зачастую еще не планирующие материнство. Опасность рака этой локализации в том, что шейка матки – это маленький по площади орган, поэтому даже при незначительном поражении в несколько миллиметров (Iа2 ст.) (казалось бы, рак, выявленный на самой ранней стадии) пациенткам приходится удалять матку. На более поздних стадиях – удалять вместе с придатками (с яичниками и трубами). Это значит, что молодые цветущие женщины теряют возможность становиться матерями, а в случае удаления придатков быстро увядают, стареют. Если женщине повезло меньше и онкология выявлена на 3-4 стадии, то ситуация усугубляется тем, что вероятность «победить» рак, к сожалению, не более 5 %.
Рак шейки матки – это достаточно распространенное заболевание и повод для особого беспокойства всех акушеров-гинекологов, поскольку этим видом рака страдают преимущественно лица молодого возраста (первый пик заболеваемости приходится на 20-30 лет). Как правило, это молодые женщины, ведущие активный образ жизни и зачастую еще не планирующие материнство. Опасность рака этой локализации в том, что шейка матки – это маленький по площади орган, поэтому даже при незначительном поражении в несколько миллиметров (Iа2 ст.) (казалось бы, рак, выявленный на самой ранней стадии) пациенткам приходится удалять матку. На более поздних стадиях – удалять вместе с придатками (с яичниками и трубами). Это значит, что молодые цветущие женщины теряют возможность становиться матерями, а в случае удаления придатков быстро увядают, стареют. Если женщине повезло меньше и онкология выявлена на 3-4 стадии, то ситуация усугубляется тем, что вероятность «победить» рак, к сожалению, не более 5 %. Но в этой грустной истории есть 2 хорошие новости. Во-первых, найден виновник неприятностей – вирус папилломы человека. Именно он вызывает те самые изменения в клетках цилиндрического эпителия, которые ведут к развитию онкологии. Штаммов (разновидностей) ВПЧ более 100 и по началу их классифицировали на рубрики: высокоонкогенные штаммы, штаммы средней онкогенности и низкой онкогенности. Самыми агрессивными вирусными агентами считаются 16 и 18 штаммы, однако не стоит забывать, что и другие виды ВПЧ также могут стать причиной рака шейки матки. Поэтому сейчас мы, акушеры-гинекологи, стараемся одинаково серьезно относиться к носительству любого типа вируса. Путь инфицирования – в 99.9 % случаев половой, заражение происходит даже с использованием презерватива, риск заражения достигает 80%. Поэтому носителями вируса папилломы человека являются до 90% населения. На сегодняшний день нет препаратов, которые бы действовали непосредственно на вирусную частицу (как ацикловир на вирус простого герпеса, например). Предпринимаются попытки лечения иммуномодуляторами (препараты которые повышают общую сопротивляемость организма к вирусам), однако, эффективность этих методов пока не признана мировым сообществом и не являются стандартом.
Вирус папилломы человека не умеет так хорошо «прятаться» от иммунной системы, как вышеупомянутый вирус простого герпеса, поэтому здоровый организм при отсутствии дополнительных факторов риска (курение, наличие ИППП, длительное течение бактериального вагиноза, носительство вируса простого герпеса, цитомегаловируса) сам элиминирует вирусные частицы в среднем за 3 года в 60 % случаев, то есть человек перестает быть носителем. Для того чтобы женщине держать ситуацию с этим вирусом под контролем, необходимо в профилактическом порядке сдавать ПЦР на ВПЧ при каждой смене полового партнера или при постоянном партнере 1 раз в 5 лет.
Вторая утешительная новость: есть 3 предраковые стадии – дисплазия 1, 2, 3 степени. Это значит, что вирус папилломы человека вызывает изменения достаточно медленно. Для перехода от одной стадии к другой требуется около 1 года. Если выявлено заболевание на стадии дисплазии, то пациентке предлагают щадящие методы хирургического лечения, такие как: leep-биопсия, конизация шейки матки, эксцизия шейки матки. Это значит, что иссекается только пораженная ткань с сохранением всех органов: вероятность излечения близится к 100%. Таким образом, в интересах пациентки и гинеколога выявить возможные онкологические проблемы на стадии дисплазии, когда вмешательство будет минимальным. Какие же методы есть в нашем арсенале на сегодня?
Ввиду крайне высокой смертности от рака шейки матки 50 лет назад мировое медицинское сообщество признало, что необходимо вводить онкологический скрининг: всех работодателей обязали ежегодно обследовать женщин на предмет рака шейки матки. В России методом скрининга является мазок на онкоцитологию по Папаниколау (Пап-тест). Этот метод хорош тем, что при достаточно низкой себестоимости он показал высокую эффективность в выявлении рака и дисплазии шейки матки.
 И, действительно, даже в современных реалиях, когда в нашем распоряжении большой выбор методов обследования, самый простой мазок на онкоцитологию не теряет своей актуальности. Современной модификацией мазка по Папаниколау является жидкостная онкоцитология. Американское противораковое общество рекомендует данный метод в качестве скрининга дисплазии и рака шейки матки: считается, что ее диагностическая ценность сопоставима с гистологическим исследованием, так как качество препарата значительно выше, нежели при взятии Пап-теста. Существенным плюсом жидкостной онкоцитологии является то, что при выявлении патологического мазка, есть возможность дальнейшего изучения полученного материала путем иммуноцитохимии для прогнозирования риска прогрессии дисплазии. Минусом метода является высокая себестоимость. Однако как у жидкостной цитологии, так и у Пап-теста есть свои преимущества, поэтому ряд авторитетных авторов рекомендует данные методы чередовать из года в год. Казалось бы, решение проблемы найдено и, если пациенты будут следовать этим рекомендациям, — мы навсегда победим рак шейки матки!
И, действительно, даже в современных реалиях, когда в нашем распоряжении большой выбор методов обследования, самый простой мазок на онкоцитологию не теряет своей актуальности. Современной модификацией мазка по Папаниколау является жидкостная онкоцитология. Американское противораковое общество рекомендует данный метод в качестве скрининга дисплазии и рака шейки матки: считается, что ее диагностическая ценность сопоставима с гистологическим исследованием, так как качество препарата значительно выше, нежели при взятии Пап-теста. Существенным плюсом жидкостной онкоцитологии является то, что при выявлении патологического мазка, есть возможность дальнейшего изучения полученного материала путем иммуноцитохимии для прогнозирования риска прогрессии дисплазии. Минусом метода является высокая себестоимость. Однако как у жидкостной цитологии, так и у Пап-теста есть свои преимущества, поэтому ряд авторитетных авторов рекомендует данные методы чередовать из года в год. Казалось бы, решение проблемы найдено и, если пациенты будут следовать этим рекомендациям, — мы навсегда победим рак шейки матки! Но, к сожалению, это не так. Отсутствие стандартов забора онкоцитологического мазка приводит к тому, что на предметное стекло для исследования попадает лишь 6-18% взятых клеток. А даже при правильно выполненном заборе чувствительность онкоцитологии достигает 60%, а вероятность получения ложнотрицательного результата от 6% до 55%. Все эти нюансы диктуют необходимость для введения принципиально другого метода, который мог бы помочь компенсировать недостатки цитологии. И тут на помощь приходит расширенная кольпоскопия.
В ряде европейских стран она является самостоятельным полноценным скринингом рака шейки матки. В чем преимущества кольпоскопии? Чувствительность метода достигает 90%. Во время исследования на шейку матки наносятся растворы (уксус и йод), которые дают качественную реакцию (есть окраска, нет окраски), за счет этого метод, насколько это возможно, приближен к объективному. Если гинеколог обнаружил участок, подозрительный на дисплазию (рак), то в этой области иссекается небольшой кусочек ткани (3*3 мм) и отправляется на гистологическое исследование, где окончательно ставится диагноз. Таким образом, процесс контролирует и гинеколог, и гистолог, вероятность ошибки меньше. Относительным недостатком кольпоскопии является невысокая специфичность (около 30-60%), то есть при обнаружении подозрительных участков вероятность подтверждения диагноза дисплазии или онкологии шейки матки от 30 % до 60%.
Расширенная кольпоскопия в классическом представлении рекомендована женщинам с эктопией (так называемой эрозией) шейки матки, поскольку переходная зона (стык двух эпителиев, где в подавляющем большинстве случаев и развивается рак) полностью доступна осмотру.
Однако описано немало случаев (в том числе и в моей личной практике), когда кольпоскопия позволяла выявить онкологию даже у возрастных пациенток, у которых переходная зона расположена глубоко в цервикальном канале и не доступна осмотру (при нормальном мазке на онкоцитологию). Поэтому согласно приказу Министерства здравоохранения от 01.11.2012 N 572н расширенная кольпоскопия введена в обязательный минимум обследования гинекологических пациентов наряду с мазком на онкоцитологию 1 раз в год для всех женщин. Потому, опираясь на этот документ, я всегда рекомендую своим пациенткам выполнять и онкомазок, и расширенную кольпоскопию, а так же сама следую данным рекомендациям.
Надеюсь, эта информация оказалась для вас, уважаемые пациенты, полезной, и, несмотря на пугающую статистику, мне удалось вас мотивировать оптимистично, и убедить заботиться о своем здоровье правильно.


